ハイリスク老年科外来とは?
今回は、老年医学の外来の中でも特にハイリスクな患者さんたちをフォローするハイリスク外来について解説していきます!
私がフェローをしているマウント・サイナイ病院の老年科では、外来にかかっている高齢の患者さんたちの中でも特にハイリスクな患者さんたちを集中してフォローするALIGN(「アライン」=日本語だと「寄り添う」)と呼ばれる外来サービスがあります。
通常のかかりつけ医としての老年科外来とは別個のサービスとして機能しており、老年科フェローがより複雑な外来ケースのマネジメントを学ぶ機会となっています。
*ちなみにここで言う「ハイリスク」と言うのは救急外来/入院などの急性期治療が必要となるリスクを指します。
なぜハイリスク外来が必要なのか?
(NIHCM Foundation analysis of data from 2012 Medical Expenditure Panel Survey)
日本でも問題になっていますが、米国でも増大傾向にある医療費をいかにして抑えるかは昨今の課題です。
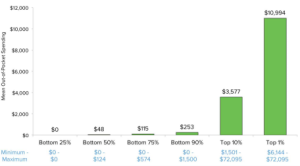
そんな中、医療費を「誰がどのように使ってるのか?」を調査してみると、医療費を多く必要とするごく少数の人と、あまり必要としない大半の人がいることがわかります。(上の図:$1=130円とするとトップ1%の人は130万円くらいの医療費を年間払っているのに対し、75%の人は1万4千円弱で済んでいます)
2009年のアメリカのMedicare(メディケア:国の運営する高齢の方や一部の障害を持った方向けの医療保険)の調査でも、トップ5%の人々で50%のMedicare支出を占めることがわかっています。
(Dying in America: Improving Quality and Honoring Individual
Preferences Near the End of Life (2015)
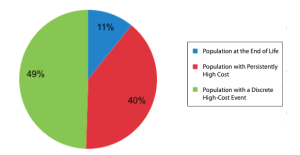
さらに、これらの「多くの医療費を必要とする人」を詳しく見てみると(上図)、11%くらいの人は終末期の患者さんで、49%の患者さんは一時的に医療費が多くかかった患者さんであることがわかります。
老年科医師としては、虚弱な高齢の患者さんや複数の基礎疾患を持っている患者さんたちを多く診療するので、いかにこれらのリスクの高い人たちの救急外来受診や入院を防げるかと言う点に焦点を絞ったのがハイリスク高齢者外来です。
ハイリスク外来のターゲットとチーム構成
一般の老年科外来からハイリスク外来に紹介される患者さんたちの特徴としては、
- 救急外来受診/入退院を頻繁に繰り返している
- 基礎疾患などの割にかかりつけ外来への問い合わせが多い(潜在的な解決されてないニーズがある)
- 安全性に不安がある
- 定期外来への受診を頻繁にキャンセルする
- かかりつけ医が「この患者さんは心配だ」と感じてしまう
などが挙げられます。
基本的には、外来のかかりつけ医が外来から紹介されて受診するケースと、入院中の担当だった老年科グループから退院時に紹介されて受診するケースが多いです。
ハイリスク外来には専属の医師・看護師(NP)・ソーシャルワーカー・ケースワーカーが配置されています。
通常の外来であれば、1つの診療所/クリニック(数十名の医師、数百名の患者)に対して1-2名のソーシャルワーカー/ケースマネージャーが割り当てられるのですが、ハイリスク外来では、チームの数名の医師/数十名の患者に対して専属のソーシャルワーカー/ケースマネージャーが配置されているので、より細かなフォローアップとサポートが可能になっている特徴があります。
ハイリスク外来と10のMとは?
最近、日本でも書籍などでも話題になっている老年科の5つのM(Mind:心、Mobility:運動機能、Medication:薬、Multimorbidities:複数の基礎疾患、what Matters most:何が大切か?)に加えて、ハイリスク外来ではさらに詳しく10つのMを評価します。
既に知られている5Mに追加の5つのMとは、
Motivation:患者自身が自分に大切だと思えるものを追い求めたりする意欲(モチベーション)があるか?現状を改善するモチベーションはあるのか?
Mental Health:精神科的な問題、それに対するサポート。精神科、カウンセラー、家族、友達、ネットワークなどがあるか?
まとめ
今回は、筆者が老年医学フェローシップを行っている病院でのハイリスク老年科外来でのケアについて紹介しました。