スピリチュアルペインってナニ?
そもそもスピリチュアリティって?
緩和ケアの中で「スピリチュアルペイン」を語る上で、「そもそもスピリチュアリティとはなにか?」という疑問があるのではないでしょうか(あんまり、しっくりくる日本語が思い浮かばないので、今回の記事では「スピチュリアリティ:Spirituality」については、カタカナで行こうと思います!)
米国の緩和ケアで一般的に説明されているのは、
「スピリチュアリティとは、個人個人が(人生や自分の命の)意味や目的を探究したり表現する仕方だったり、その人が、存在するその瞬間・自分自身・他者・自然・超人的なモノ・神聖なモノに対しての自分自身とのつながりをどのように感じているかなどといった、その人をその人たらしめる一つの側面である。」(著者訳)
“Spirituality is the aspect of humanity that refers to the way individuals seek and express meaning and purpose, and the way they
experience their connectedness to the moment, to self, to others, to nature and
to the significant or sacred.” (Puchalski C, Ferrell BR. Making Health Care Whole: Integrating Spirituality into Patient Care. West Conshohocken, PA: Templeton Press, 2010.)
スピリチュアルペインとは?
そして、スピリチュアルペインとは、患者が重大な病気だったり、終末期が迫ってきている事を知らされたりして経験する、「自分の命/人生の意味って何なのか?」「望みがない」「なぜ自分がこんな目に合うのか?」などのような心の中の葛藤・ストレス(スピリチュアリティ・自分の価値観に対する危機)として説明されることが多いです。
スピリチュアリティをどう評価するか?
なぜ緩和ケアにおいてスピリチュアリティが重要視されているかと言うと、ズバリ「患者さんの多くが医師とスピリチュアリティについて話したいと思っている」こと。
そして「スピリチュアリティに対するサポートが十分にある患者さんの方が、より良いケアに対する満足度・QOLにつながり、医療費削減(主にICU滞在期間短縮による)の効果もある」とされているからです。
なぜスピリチュアリティを話すことが大切なのか?
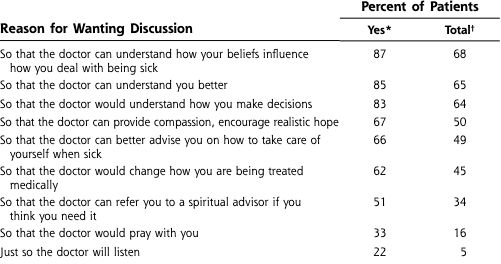
米国の外来で患者さんを対象にした調査で、「スピリチュアリティを医師と話すことが大切だと思う」と答えた患者さんにその理由を聞いたデータがあります。
(McCord G, Gilchrist VJ, Grossman SD, et al. Discussing spirituality with patients: a rational and ethical approach. Ann Fam Med 2004;2:356e361.)
結果を見てみると、「自分がどのように病気に対処していくかに、自分自身の価値観/信仰心が影響している事を知ってもらうため」「医師が自分をより良く理解できるように」「医師が自分により合ったアドバイス/治療ができるように」といった答えが多かったことがわかります。
実際に、緩和ケアチームとして患者さん・家族と話し合いをする中で、患者さん・家族がどのように病気や病状を捉えているのか(事実をどのように意味をつけて解釈しているのか)や、人生において何に価値を見出していて、どのように病気やストレスに対応しているのかは、とても重要な情報です。(カルテに書くなら太字になります)
緩和ケアチームは、医療的にも複雑で、患者さん・家族、医療チームも治療方針の決定などに難渋しているケースなどに多く関わります。そんな中で、緩和ケアチームとしてアドバイスする内容を決める際に、患者さんの価値観/家族の価値観に寄り添いつつ医学的にも妥当なアドバイスをすることが求められるので、これらは重要な判断材料になります。
スピリチュアリティをどのように聞くか?FICA(ファイカ)クエスチョンについて
米国の 緩和ケア医の中でも、その重要さはわかっていながら「スピリチュアリティってどう聞いていいのかわからない」と言う意見がありました。
そこで、考案されたのが頭文字を取ってFICA(ファイカ、アメリカはなんでも頭文字にする傾向が、、、)と呼ばれる質問方法です。
ちなみに、他のスクリーニングの質問表などと違って「点数が高いから良い/悪い」と言うわけではなく、「こんな感じで会話を始めると良い」と言う指標です。
それぞれの項目について、複数の聞き方のバリエーションがあり、宗教色の強いものから、より一般的な質問の仕方が紹介されています。
Faith: 信条/信仰心/人生の意味
- 自分のことをスピリチュアルである、または信仰心があると考えますか?(Do you consider yourself spiritual or religious?)
- ストレスに対処するのに拠り所とするもの(信条/信仰など)がありますか?( Do you have spiritual beliefs that help you cope with stress? )
- どんなことに生きる意味を見出しますか?(What gives your life meaning? )
Importance/Influence: 重要性と影響
- あなたの人生において、信条・信仰などはどのような重要性がありますか?( What importance does your faith or belief have in your life?)
- ストレスに対処する際に、自分の信条・信仰が影響した経験がありますか?(Have your beliefs influenced you in how you handle stress? )
- 治療など選択をする場合に、あなたの信条・信仰はどのように影響すると思いますか?(What role do your beliefs play in your health care decision making?)
Community:コミュニティ(自分が所属する/サポートを受けることができる)
- 何か信条・信仰を共にするコミュニティに属していますか?(Are you a part of a spiritual or religious community?)
- そのコミュニティはあなたのサポートとして機能していますか?(している場合どのように?)(Is this of support to you and how?)
- あなたがとても大切に思っている、愛していると言える人々はいますか?(Is there a group of people you really love or who are important to you?)
Address in Care: ケアの中にどのように取り込むか
- あなたがケアを受ける際に、医療者はどのようにあなたのスピリチュアリティについての情報を活用していけると思いますか?(How would you like your health care provider to use this information about your spirituality as they care for you?)
(Borneman T, Ferrell B, Puchalski CM. “Evaluation of the FICA Tool for Spiritual Assessment.” J Pain Symptom Manage. 2010 Aug;40(2):163-73.)
実際の使い方
実際に緩和ケアチームで患者さんと面談する際に、ダイレクトに「あなたは自分のことをSpiritual/religiousだと思いますか?」とざっくり聞くこともあります。
ただ、ストレートに聞いてYesと答えてくれる場合はいいのですが、アメリカ人の患者さんでも半分くらいはイマイチ質問がピンとこないこともあるのが実際の感触です。(それでも半分くらいは通じるんですけどね)
このFICAの良いところは、必ずしも自分のことをSpiritual/religiousだと思ってない人にも、聞き方を変えてアプローチができるので(どんなことに生きる意味を見出しますか?:What gives your life meaning? など)使いやすいです。
Spirituality (スピリチュアリティ)のニーズにどう対処するのか/チャプレン(Chaplain)の役割について
私も米国で医師として働くまでは、チャプレン(Chaplain)どんな役割の人なのかあまりわかっていませんでした。
ざっくり言うと、緩和ケアチームの一員で、 スピリチュアルケアの専門家です。
米国では専用の資格があり、正式にはBoard Certified Chaplains (BCC:専門資格認定チャプレン)と呼ばれ、特別なトレーニングを受けて初めて取得できる資格です。
私が以前一緒に働いてたチャプレンの人に「どんなことしてるの?」と聞いた時、「(非人間的になりやすい)医療の中で、人間性を取り戻す-“Restore humanity in the medical care” 」ことを手伝っているんだよと言われて妙に納得した覚えがあります。
何かしらの宗教グループに属しているチャプレンも多いですが(キリスト教、ユダヤ教など)、必須ではなく、そもそも患者さんの宗教/信仰に関わらずサポートできる専門家です。
具体的にどんなことをしているかと言うと(説明するのが難しいのですが)、基本的には患者さんやその家族と時間を共にしてコミュニケーションをとりながら、傾聴(reflective listening)、 祈り(prayer)、共感的なサポート( empathetic support)、信仰/宗教コミュニティへの橋渡し( contacting the faith community)、ライフレビューなどを行うことが多いです。(Jeuland J. Chaplains working in palliative care: who they are and what they do.J Palliat Med. 2017 May;20(5):502-508)
個人的な経験では、医学的なアセスメントばかりになりがちな医療の中で、チャプレンは新しい視点を指摘してくれる貴重な存在です。
特に患者さん・家族とのミーティングなどで本当に「いいタイミングで良いこと言うなー」といつも感心させられます。(美しい詩だったり、聖書の一説などを引用したり、)
ちなみに、他にもアートセラピー、マッサージ/ヨガ、ミュージックセラピーなども多少患者さんは選ぶもののスピリチュアルニーズに応える方法の一つです。
まとめ
今回は、緩和ケアの中でもなかなかフワッとしていてわかりにくいスピリチュアリティについてと、日本だと馴染みのないチャプレンの役割についてまとめました。